髋部骨折被骨科、老年医学领域公认为“人生最后一次骨折”。

在最近的节目中,小编听说了一组让人心惊的数字:一家医院,一年要接诊2500多例同一种骨折。
67岁的叔叔健身压腿时摔倒,强忍疼痛走了100多米,结果确诊髋骨骨折,紧急手术才转危为安;98岁的奶奶,三个月接连摔倒两次……这样的例子数不胜数。

为什么这种骨折如此凶险?摔倒后第一时间该怎么做?我们日常可以做些什么减少跌倒风险?今天让专家为您一一拆解。
“人生最后一次骨折”
危险的高发部位
髋部骨折被骨科、老年医学领域公认为“人生最后一次骨折”。
它之所以得名,不是因为骨折本身有多复杂,而是因为它引发的连锁反应环环相扣。

髋部骨折的3个多发部位
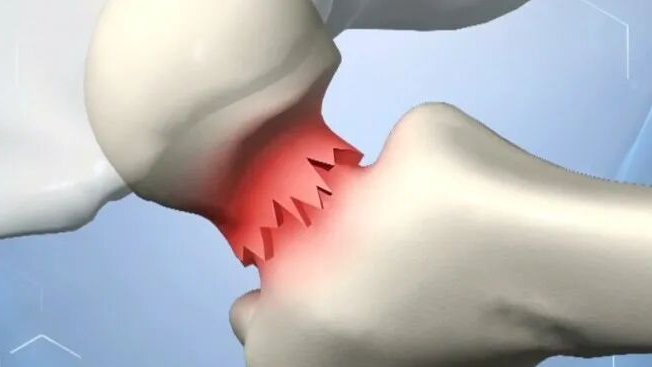
正常髋部由髋臼(骨盆)和股骨头构成典型杵臼关节,是人体结构最稳定、负重最大的关节。

髋部骨折特指股骨近端骨折,临床病例多集中在三个区域:

①股骨颈骨折
股骨头下方、股骨颈区域,属于髋关节囊内骨折。

②股骨粗隆间(转子间)骨折
股骨大、小粗隆之间,髋关节囊外骨折。

③股骨粗隆下骨折
小粗隆下方 5cm 以内的股骨皮质骨区域,属于高应力骨折区。

髋部是人体躯干与下肢唯一的骨性连接枢纽,也是直立行走、负重、运动的解剖学核心,重要性远超普通关节。

一旦发生髋部骨折,患者就失去了正常的骨性连接功能,无法坐起来、无法下地、甚至无法翻身。
发生髋部骨折后,患者一年内死亡率高达20%~30%,死亡原因并非骨折本身,而多是卧床引发的致命并发症。
髋部骨折的“死亡链”
从卧床到致命并发症
髋部骨折的凶险不在于骨折本身,而在于老年人脆弱的身体无法承受卧床与并发症的打击。一旦发生,多数人难以回归正常生活。
髋部骨折卧床后的相关并发症
1
疼痛应激诱发心梗、脑梗
骨折本身是重度创伤,髋部神经丰富,疼痛持续剧烈,会导致心率骤快、血压急剧升高,全身血管强烈收缩痉挛。
多数高龄患者本就存在基础病变,血管内斑块较多,血管一痉挛、血液一变稠,就会带来冠脉瞬间缺血的风险,继发心梗、脑梗。

2
坠积性肺炎让痰排不出、感染
长期卧床会破坏肺部的“自净机制”。平躺时,重力使分泌物沉积在双肺下部,无法随着翻身、活动而排出。
加上咳嗽会牵拉到骨折的髋部,引起剧烈疼痛,患者本能地憋着不敢咳,痰液完全堵在气道里。老人本就免疫力低下,细菌会快速繁殖,很容易从支气管炎发展为肺炎。
3
下肢血栓可能带来肺栓塞致命风险
骨折后长期卧床,下肢肌肉无法正常活动,静脉血流变得非常缓慢。再加上手术创伤的影响,血液会呈现高凝状态,黏稠度明显升高,增加下肢静脉血栓的风险。
一旦血栓脱落,它会顺着血流回到心脏,再被泵入肺动脉,就可能引发肺栓塞,严重时甚至导致猝死。
4
压疮感染可能带来破溃后败血症
长期卧床会让身体骨头突出的部位长时间受压,导致局部血液循环完全中断,皮肤和皮下组织因缺血缺氧而坏死。如果这时皮肤破溃、发生感染,细菌就可能侵入血液循环,引发败血症,十分危险。

主动预防
把骨折“拦在门外”
髋部骨折之所以被称为 “人生最后一次骨折”,发生路径是跌倒致骨折→卧床→并发症→死亡。
专家带来了两张“复活卡”,一防一救,构成老年人髋部安全的完整防线,可以有效切断这条致命路径。
主动预防——防跌倒“三件套”
90%以上的老年髋部骨折,都是骨质疏松和跌倒共同造成的。预防就是要同时解决“骨头脆”和“易摔倒”两大问题。

1
解决内因:管住骨质疏松
这是预防髋部骨折的根本。老年人骨量流失、骨小梁变细断裂,骨骼就像空心砖,轻微外力就断。

提升骨密度、增加骨强度,除了补钙、补维生素D之外,微量元素镁也是不可或缺的。

镁本身就是骨骼的重要组成部分,同时它还是钙的“导航员”,负责把钙送进骨头,也是维生素D的“激活开关”,能调节骨代谢平衡,留住骨量,是让骨骼变韧的核心枢纽。

专家提醒:营养补充是预防手段,一旦确诊了骨质疏松,还是要遵医嘱服用抗骨质疏松药物。
2
解决外因:清除家里 “摔跤陷阱”
浴室:水多、地面滑,是跌倒头号重灾区。扶手+防滑垫,能让老人起身、转身、洗澡时稳定支撑。

客厅:翘起的地毯、乱拉的电线、高低不平的地面,是最常见 “绊脚雷”。

卧室:夜间起夜看不清,是跌倒高发时段,小夜灯+通畅走道直接降低风险。

厨房:油水混合地面极滑,及时清理可大幅减少意外。

居家环境改造,是成本最低、效果最直接的防跌倒手段。
3
选对鞋:给脚装上“防滑系统”
日常行走常穿的鞋子,首先要大小合适,人的脚在下午或晚上时会比早上时略大一些,因此建议买鞋试穿放在下午或晚上。
常穿的鞋子最好选择有鞋带或有魔术贴的,可以灵活调节,更跟脚。

尽量不要选鞋跟太高的鞋子,1.5-2.5厘米左右即可。
鞋帮要有一定硬度和高度,可以为脚提供外在保护,降低踝关节扭伤风险。

鞋子是人体与地面唯一接触点:鞋底纹路深、抓地力强,才能在湿滑地面提供摩擦力。

鞋底磨损、拖鞋、布鞋、高跟鞋,都会大幅降低稳定性。选对一双鞋,相当于给老人日常行走多加一层安全保障。
聪明就医
骨折后的“救命翻盘”
如果预防失败、真的摔倒骨折,第二张“复活卡”决定老人是走向康复还是走向并发症死亡。
核心原则是髋部骨折本身不致命,长期卧床才致命。越早离开床,生存率越高。
骨折后的“黄金四步”
避免二次伤害,为抢救抢时间,专家提醒我们要记住这四个步骤。
第一步:绝对不搬动!
原地躺倒30秒,千万不能马上站起。
第二步:初步检查,判断伤情。
不移动前提下,观察意识、呼吸、脉搏,排除休克、昏迷、大出血,为120提供关键信息。
第三步:立即拨打120。
专业急救人员有专业担架、固定器具,能做到无痛、无损伤转运。
第四步:现场防护,保暖等待。
老年人体温调节能力差,疼痛加惊吓易出现低体温、血压波动,保暖可维持循环稳定。

身体条件允许
一定要手术
聪明就医是真正意义上的“复活”关键。如果保守治疗就等于要强制卧床3~6个月,并发症风险极大。

手术虽然也有风险,但手术的本质不是 “接骨头”,而是“按停卧床并发症”。
手术可以直接打断:“骨折→卧床→感染/血栓/器官衰竭”的死亡链,是医学上公认的、能显著降低老年髋部骨折一年内死亡率的最强手段。

ERAS(加速康复外科)以多学科协作为核心,通过围术期全流程优化,显著缩短卧床时间、降低并发症、提高生存率与功能恢复,已成为老年髋部骨折的标准治疗路径。
指南推荐48小时内手术(A级证据),72小时为安全上限,核心依据是:越早手术,卧床并发症风险越低,死亡率越低,同时留出必要的术前评估与优化窗口。

叔叔阿姨们,“人生最后一次骨折”并非不可避免。“主动预防+聪明就医”就是打断死亡链的两张“复活卡”。希望每一位老人都能步伐稳健,安享晚年~


